متخصص ارتوپدی
متخصص ارتوپدی و فوق تخصص جراحی زانومتخصص ارتوپدی
متخصص ارتوپدی و فوق تخصص جراحی زانوانواع کیست های ناحیه زانو
انواع کیست های ناحیه زانو
کیست های زانو مانند کیست بیکر ، کیست مینیسک زانو یا کیست های استخوانی اطراف زانو انواع مختلفی دارند که هر کدام از آن ها در یک قسمت زانو ایجاد می شود و می توانند باعث درد، التهاب، سفتی زانو و محدودیت حرکتی زانو شوند. بر حسب محل ایجاد روش درمانی متناسب برای آن انتخاب می شود.
عوامل اصلی در ایجاد کیست زانو شامل مواردی همچون بیماری های زمینه ای و آسیب دیدگی زانو، آرتروز زانو، پارگی مینیسک، آرتریت عفونی می باشند. این موارد می توانند موجب افزایش مایع مفصلی اضافی در داخل مفصل زانو و ایجاد کیست های زانو شوند.
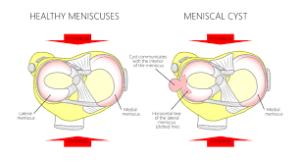
کیست مینیسک (Meniscal cysts)
وضعیتی است که با تجمع موضعی مایع مفصلی (سینوویال) در داخل یا حاشیه پیرامونی مینیسک مشخص می شود که معمولاً در نتیجه پارگی مینیسک ایجاد می شود. کیست مینیسک از دلایل شایع درد داخلی زانو می باشد. سایر آسیب های مرتبط که احتمال بروز کیست مینیسک را افزایش می دهند عبارتند از: آسیب غضروف مفصلی، آسیب قبلی زانو، پارگی رباط صلیبی قدامی، دژنراتیو مینیسک که بر اثر افزایش سن ایجاد می شوند.
کیست مینیسک بیشتر در مینیسک خارجی دیده می شود.

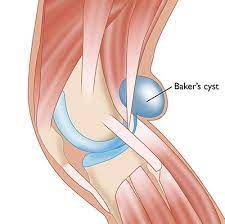
کیست بیکر ( bakers cyst ) یا کیست پشت زانو
برآمدگی است که بر اثر تجمع مایع مفصلی در قسمت پشتی کپسول مفصلی زانو (ناحیه پوپلیتئال Popliteal area) ایجاد می شود، از این رو به آن کیست پوپلیته یا پوپلیتئال هم می گویند. کیست بیکر شایع ترین علت درد زانو و تورم پشت زانو می باشد. این کیست می توانند باعث درد متوسط زانو در خلف زانو و محدودیت در انتهای حرکات زانو شوند. تقریبا هر عاملی که موجب تورم زانو و افزایش مایع مفصلی زانو شود می تواند باعث ایجاد کیست بیکر شود. به طور کلی پاتولوژی های شایع همراه عبارتند از : پارگی های منیسک ها ، ضایعات غضروفی ، سینوویت مفصلی زانو ، آرتریت روماتویید و استئوآرتریت زانو.
این کیست ها در کودکان نیاز به جراحی ندارند.
در افراد بالغ بدون درمان عامل زمینه ای تخلیه کیست با عود بالا همراه است.

جهت مطالعه ادامه این مطلب به انواع کیست های ناحیه زانو مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
شلی لیگامانی (ligament laxity)
شلی لیگامانی (ligament laxity)
رباط ها یا لیگامانها نوارهایی از بافت سخت هستند که حمایت و ثبات مفاصل را فراهم می کنند و از دور شدن بیش از حد یا پیچ خوردن بیش از حد مفاصل جلوگیری میکنند.
شلی لیگامانی عارضه ای است که رباط بیش از حد شل باشد و در هنگام حرکت، مفصل را در تراز مناسب نگه ندارد، در نتیجه می تواند باعث بی ثباتی مفصل شود و منجر به دررفتگی یا ناهماهنگی مفصل (subluxation) شود.
 ]
]
این عارضه در کودکان و زنان شیوع بیشتری دارد و فاکتورهایی مثل جنس، نژاد، سن ، ژنتیک و سابقه خانوادگی روی آن موثر است . علاوه براین، شلی لیگامانی درجات مختلفی دارد و همیشه کل بدن را تحت تأثیر قرار نمی دهد.
شلی لیگامانی در مواردی باعث سندرم بیش حرکتی مفصل (joint hypermobility syndrome) می شود. در این شرایط مفصل دامنه حرکت بیش از حد طبیعی دارد که علت عمده آن ضعف عضلات اطراف مفصل و یا شلی بافت نرم اطراف مفصل شامل لیگامانها و کپسول مفصلی می باشد. این عارضه ممکن است عمومی باشد (هایپرموبایلیتی عمومی مفصلی) و یا فقط شامل بعضی مفاصل باشد.

شلی لیگامانی می تواند زمینه آسیب و اختلالاتی دیگر نظیر کمردرد، آسیب های لیگامانی، آسیب های ورزشی و … را فراهم آورد. همچنین افراد مبتلا به این عارضه اغلب از بی ثباتی مفصلی مانند دررفتگی مکرر، نیمه دررفتگی و پیچ خوردگی، خالی شدن و آسیب مفصل زانو شکایت دارند.
علائم شلی لیگامانی
علائمی مانند رگ به رگ شدن مکرر مچ پا، دررفتگی شانه، افیوژن زانو و مشکلات کمر در میان افراد مبتلا به شلی رباط شایع است. برخی از علائم شایع این عارضه عبارتند از:
- خستگی زودرس پس از فعالیت های بدنی روزمره
- بی ثباتی مفصل
- درد مفاصل حین یا پس از حرکت
- در رفتگی یا کشیدگی مکرر مفصلی بعد از فعالیتهای ورزشی
- ابتلا به آسیب های عضلانی و اسکلتی مکرر
- افزایش دامنه حرکت مفصلی بیش از حد طبیعی
جهت مطالعه ادامه این مطلب به شلی لیگامانی (ligament laxity) مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی
انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی
معمولا افراد که دچار پارگی کامل رباط صلیبی قدامی (ACL) می شوند تحت جراحی بازسازی رباط صلیبی قدامی قرار می گیرند. زمانی که تصمیم به جراحی گرفته می شود، باید مشخص گردد که از چه نوع گرافتی برای بازسازی رباط صلیبی قدامی استفاده شود. منابع مختلف تاندون برای بازسازی وجود دارد که هر یک مزایا و عوارض خاص خود را دارند. پزشک جراح با در نظر گرفتن شرایط بیمار بهترین گزینه و روش درمانی را انتخاب می کند.
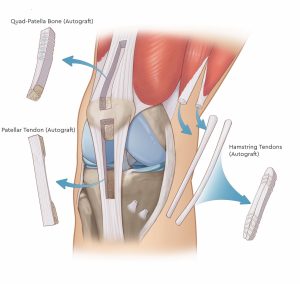
- اتوگرافت (Autograft) بافتی که از بدن خود بیمار گرفته می شود، بهترین و رایج ترین انتخاب جهت بازسازی بخصوص در جوانان می باشد. مطالعات نشان داده اند که پیوند های اتوگرافت معمولا موفق تر می باشند.
- الوگرافت (Allograft) در این روش از بافت اهدایی از جسد استفاده می شود. کاهش مدت زمان جراحی و کاهش تعداد و طول برش های جراحی از مزایای استفاده از بافت الوگرافت می باشند. در عین حال شانس بیشتر پارگی مجدد و خطر انتقال برخی بیماری های عفونی می تواند از عوارض استغاده از الوگرافت باشد.
عوارض استفاده از الوگرافت در بازسازی رباط صلیبی قدامی
- شانس بیشتر پارگی نسبت به اتوگرافت (3 برابر)
- افزایش احتمال عفونت
- خطر انتقال بیماری
امروزه الوگرافت در افراد با چاقی شدید، افراد بالای 45 سال، افراد با شلی لیگامانی، بازسازی های چند لیگامانی، اعمال جراحی مجدد (رویژن) به کار می رود.
انواع اتوگرافت های مورد استفاده در جراحی بازسازی رباط صلیبی قدامی
اتوگرافت استفاده شده در جراحی بازسازی رباط صلیبی قدامی می تواند شامل موارد زیر باشد:
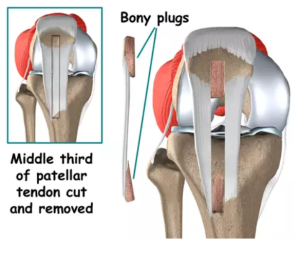
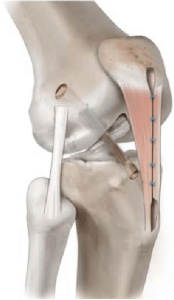
- پاتلا-تاندون پاتلا-تیبیا (bone-patella-bone) (قسمتی از استخوان کشکک- تاندون پاتلا-قسمتی از استخوان تیبیا)
دو انتهای تاندون پاتلا استخوانی بوده که کمک می کند بعد از جراحی ترمیم سریع تر صورت گرفته و همچنین بافت در جای خود محکم تر قرار بگیرد. بازسازی ACL با اتوگرافت تاندون پاتلا می تواند انتخاب مناسبی برای ورزشکاران حرفه ای و بیماران جوان می باشد.
اشکال این روش:
- درد بعد از عمل در محل برداشت گرافت
- درد هنگام زانو زدن که ممکن است تا مدتها بیمار را اذیت کند
جهت مطالعه ادامه این مطلب به انتخاب نوع گرافت در جراحی بازسازی رباط صلیبی قدامی مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
آسیب تاندون های اطراف زانو
آسیب تاندون های اطراف زانو
تاندون ها رشته های محکمی از بافت پیوندی هستند که عضلات را به استخوان ها متصل می کنند.
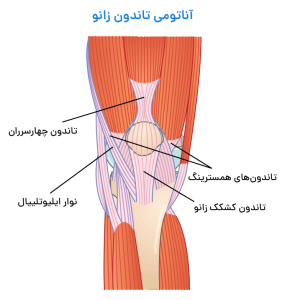
به طور کلی آسیب های تاندون عضله معمولا به علت اعمال نیروهای کششی شدید و ناگهانی به عضله در هنگام انقباض آن (به خصوص حین فعالیت ورزشی) ، ترومای مستقیم ، خستگی عضلانی و یا گرم نکردن کافی پیش از شروع تمرین ایجاد می شود.
در برخی موارد نیز بیماری های مزمن ( مانند آرتریت روماتوئید، بیماری های مزمن کلیوی، دیابت، دیالیز، نقرس، لوسمی و عفونت و..) و یا استفاده از برخی داروهای حاوی ترکیبات کورتیکواستروئید و بعضی از آنتی بیوتیک ها ممکن است باعث ضعف شدن تاندون شده و یک نیروی مختصری می تواند موجب پارگی تاندون عضله شود.
سابقه آسیب اندام تحتانی و یا سابقه آسیب دیدگی قبلی عضله ، عدم انعطاف پذیری (سفتی عضلات)، ضعف عضلات، افزایش سن، عدم تعادل عضلانی نیز می توانند از علل آسیب های تاندون عضلات اطراف زانو باشند.
انواع آسیب های تاندون عضلات اطراف زانو شامل موارد زیر است:
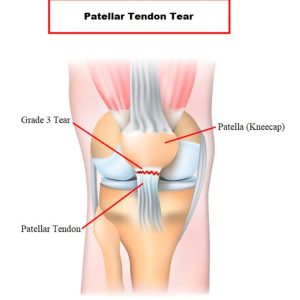
- آسیب به تاندون عضله می تواند بصورت کشیدگی عضلانی و یا پارگی کامل و ناکامل فیبرهای عضلانی و تاندون و یا التهاب تاندون( تاندونوپاتی یا تاندونیت) باشد. پارگی های وسیع و کامل تاندون می تواند باعث آسیب های ناتوان کننده و نیازمند جراحی باشد.
- التهاب تاندون معمولاً با استفاده بیش از حد از این عضلات و یا تبدیل یک آسیب جدید به یک آسیب بهبودنیافته قدیمی در تاندون ایجاد شود. در برخی از افراد، این التهاب به دنبال یک آسیب ناگهانی رخ می دهد.
- در آسیب های شدیدتر ، ممکن است تاندون کاملا از استخوان جدا شود و یا حتی قسمتی از استخوان را همراه خود بکند، که به آن شکستگی کندگی (avulsion) گفته می شود.

علائم آسیب های تاندون عضلات اطراف زانو
- درد در ناحیه آسیب دیده : شدت درد در حین حرکت بیشتر می شود و ممکن است با تورم و یا کبودی در محل آسیب همراه باشد.
- ضعف قابل توجه در عضلات ناحیه زانو
- سفتی و تورم عضلات و مفاصل
- کاهش توانایی خم کردن زانو
- تشکیل میوزیت اوسیفیکان( استخوانی شدن بافت عضله) در سطوح شدید آسیب دیدگی
- هنگام فشار دادن یا لمس ممکن است قطعه استخوان جدا شده احساس شود
جهت مطالعه ادامه این مطلب به آسیب تاندون های اطراف زانو مراجعه نمایید.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت